Міністерство охорони здоров'я, торуючи дорогу масштабним реформам, зробило кілька нових кроків у цьому напрямі.
Пакет законопроектів, ухвалених урядом, передали до парламенту, а також оприлюднили розрахунки, що стосуються первинної ланки й обіцяних 210 грн за пацієнта. Окрім того, МОЗ попередило: якщо до 16 травня парламент не проголосує за подані законопроекти, то годі чекати реформи найближчим часом - її, скоріше за все, відкладуть аж до 2022 року.
Як відомо, народні депутати роз'їхалися на канікули, за їхніми словами, - працюватимуть в округах аж до середини травня. У МОЗ кажуть, що подали пакет законопроектів 10 квітня, сподіваючись, що голосування відбудеться вже 13 квітня. Одні джерела повідомляють, що була така домовленість - недарма ж керівництво міністерства зустрічалося з фракцією БПП і членами тих комітетів, які мають відношення до згаданих законопроектів. Зокрема, йдеться про комітет соціальної політики та бюджетний.
У профільному комітеті вважають, що в МОЗ не цікавляться їхньою думкою, тому законопроекти підготували так, щоб передати їх в інші комітети, де головну увагу приділяють фінансам, соціальним послугам, а не медичним проблемам.
Інші співрозмовники стверджують, що ніхто й не розраховував на такий стрімкий розвиток подій у той час, коли законопроекти чекають своєї черги місяцями. Це був запланований фальстарт - мовляв, ми все підготували, а парламент відмовився розглядати.
В експертному середовищі передбачали такий розвиток подій - адже реформатори законопроекти подали, але жодних розрахунків не оприлюднили. Це стосується всіх аспектів - економічних, соціальних, регіональних, кадрових, медичних, які в свою чергу містять цілу низку проблем. На всі запитання МОЗ дає одну відповідь - спочатку ухвалюєте закони, а потім отримуєте розрахунки.
Сьогодні вже всім зрозуміло, що до 16 травня цього не станеться. А як же ультиматум МОЗ? Немає закону - неможливо цього року розпочинати реформу первинної ланки? У складній ситуації опинилися десятки тисяч медиків, які працюють у ФАПах, амбулаторіях, центрах первинної медико-санітарної допомоги, - їх орієнтували, що з першого липня система діятиме в нових умовах. Пацієнти теж завмерли - шукати собі сімейного лікаря чи ні?
До старту залишається два місяці. І мільйон запитань, чимало з яких виникло після того, як на сайті МОЗ з'явилися розрахунки щодо первинки. Тут слід почати з нового терміна - "медична практика". МОЗ пропонує так називати тандем "лікар - медична сестра", які обслуговують дільницю на первинній ланці. Експерти нарікають, що раніше в медичній сфері дошкуляла русифікація, а тепер багато термінів і понять пропонують замінити кальками з англійської або словосполученнями, які видає автоматизований перекладач. Через це з'являється певна плутанина, коли йдеться про амбулаторії, а особливо ФАПи й медичні пункти, які залишаються острівками медицини в десятках тисяч сіл.
У МОЗ стверджують, що так звана медична практика - лікар і медсестра, які візьмуться обслуговувати 2000 пацієнтів, щомісяця матимуть дохід 35 тис. грн. Це зазначено в супровідних документах до законопроекту "Про державні фінансові гарантії надання медичних послуг та лікарських засобів", який є ключовим у пакеті реформ.
Конкретика, на відсутність якої так часто нарікали експерти, лікарі та профільні асоціації, нарешті з'явилася. Зацікавлені особи взялися за калькулятори. Може, попри всі складнощі, є сенс відкрити ФОП? Все ж таки МОЗ обіцяє солідний щомісячний дохід - 35 тис. грн. Це вам не мінімальні 3200, які виплачує центр ПМСД, "забуваючи" про надбавки за стаж і напружену роботу на дільниці, що значно більша за нормативну.
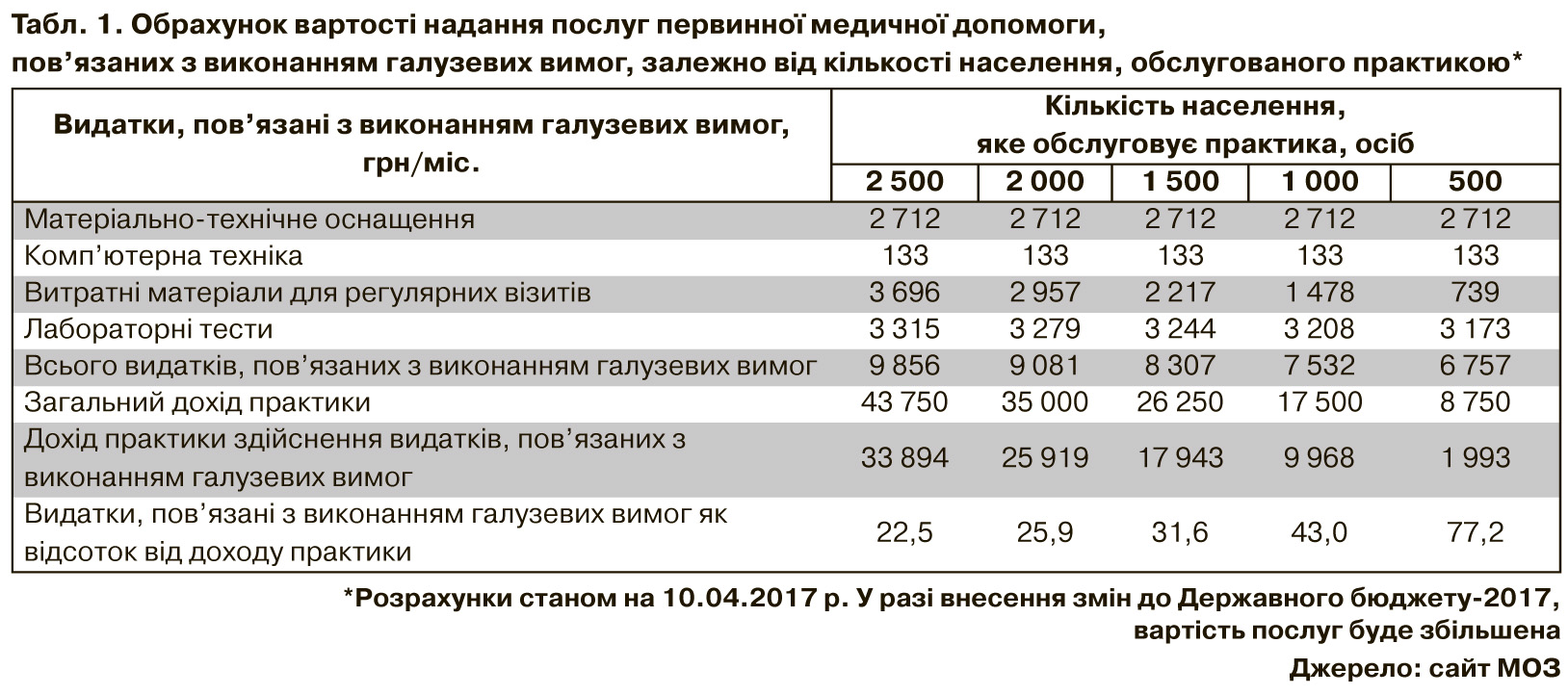
У таблиці кожен знайде варіант, який влаштовує найбільше, - кількість пацієнтів можна набирати від мінімальних 500 до 2.5 тис. Від цього залежатимуть як доходи, так і видатки. У МОЗ підрахували, що обов'язкові витрати на діагностичні тести, медпрепарати, амортизацію оснащення тощо, становитимуть близько 9 тис. грн на місяць. Решту грошей можна використати на заробітну плату та інші потреби.
Дохід т.з. практики становитиме від 2 тис. до 34 тис. щомісяця - залежно від кількості пацієнтів, за якими прийдуть кошти. Звідки ж узялися 35 тис. грн, про які невтомно розповідають чиновники? Насправді різниця між тим, що пишуть у піар-текстах, і реальними доходами, які лікар ФОП зі своєю командою зможе заробити в амбулаторії, буде ще більшою, оскільки в таблиці вказані далеко не всі витрати.
Медики вважають, що, готуючи реформу первинної допомоги, міністерство зобов'язане проаналізувати матеріали, які стосуються попередніх реформ. Зокрема, йдеться про пілотний проект, який протягом двох років реалізували в Києві, Дніпропетровській, Вінницькій і Донецькій областях. Сімейну медицину тоді взялися впроваджувати і в інших регіонах. Немало було помилок і прорахунків, які слід урахувати, щоб не повторювати в майбутньому. Центри ПМСД, амбулаторії сімейної медицини, які з 2012 року працюють у нових умовах, готові поділитися своїм досвідом, розповісти про своє бачення розвитку цієї системи.
Чимало гострих питань нещодавно обговорювали на засіданні круглого столу в київській мерії, де були присутні експерти, представники страхових, юридичних компаній, громадських організацій, а також медичних закладів - як муніципальних, так і приватних. Лікарі первинної ланки вважають, що нововведення, які нині пропонує МОЗ, слід упроваджувати не скрізь і відразу, а відпрацювати як пілотний проект. Різниця між областями, між містами і селами в нас дуже велика, тому слід запропонувати не один, а кілька варіантів, які допоможуть на місцях обирати найоптимальніший.
Із цим не погодився заступник міністра Павло Ковтонюк, який вважає, що "у нас не повинно бути різних підходів до села і до міста, бо всі мешканці повинні мати рівний доступ до медичних послуг.
Щодо підведення підсумків - ми навмисно не робили це публічно. Ми вивчили досвід трьох районів - Золочівського (Харківська обл.) Попільнянського (Житомирська) і м. Вознесенська (Миколаївська). Це були проекти початку 2000-х років. А також пілотний проект 2012-2014 років. Чому не робили це публічно? Бо надійних даних про результати немає. Ми їздили, дивилися, зустрічалися з експертами і склали своє уявлення про ці пілоти. І зробили висновок - новий пілот нам не потрібен. Я їжджу по селах, знаю, що там є переваги - лікар гарантовано отримає все населення, підпише договори. А в містах буде конкуренція, частина лікарів може залишитися без пацієнтів".
Лікарі намагалися дізнатися, на що вистачить тих 210 грн, які прийдуть за пацієнтом. Адже згідно з новими посадовими інструкціями сімейний лікар повинен не лише консультувати, а й робити аналізи, проводити велику кількість обстежень, займатися скринінгом, вести вагітних і навіть хворих із психічними проблемами.
"Сьогодні де-факто сімейні лікарі мають більше навантажень, ніж записано в наших документах, - відповів П.Ковтонюк. - У мене зустрічне запитання: а як же справляються ті лікарі, у кого 4-5 тис. пацієнтів ? Ми встановлюємо певні нормативи, орієнтуємося на 2 тис., хоча в європейських країнах показник значно вищий - 3-3,5 тис. пацієнтів".
Чи не найбільшою проблемою наших реформаторів експерти вважають те, що кожна команда починає все з чистого аркуша, відкидаючи попередній досвід і напрацювання. Вочевидь, якби ми вчились так, як треба, то не вигадували б чергового велосипеда, який однаково їздитиме і міським асфальтом, і сільським бездоріжжям чи гірськими стежками.
У Тернопільській області пілотних проектів не запускали, дільничні лікарі працювали, як могли. Ситуація дійшла до того, що через дефіцит кадрів багато сіл узагалі залишилися без медичної допомоги. Тернопільський державний медичний університет ім. Горбачевського не залишився осторонь цієї проблеми - тут багато років досліджують сімейну медицину. Вивчивши досвід сусідніх країн, університет власним коштом збудував і обладнав 5 амбулаторій сімейної медицини у віддалених селах. Це сучасні будівлі, де на першому поверсі надають медичну допомогу, а на другому облаштовано комфортне житло для медиків. Амбулаторії університет використовує як навчально-практичну базу. Тодішній ректор університету Леонід Якимович Ковальчук (який був іще й депутатом обласної ради, очолював профільну комісію) запропонував запровадити таку модель сімейної медицини, коли лікар оформляє ФОП і отримує в селі амбулаторію, за оренду якої платить 1 грн на рік. В університеті розглянули кілька варіантів, провели розрахунки, знайшли зацікавлених керівників у районах і селах.
Цікаво порівняти таблиці - ту, що пропонує МОЗ, і університетську, яку підготували 2013 року, взявши до уваги стандарти первинної допомоги та місцеві умови. Амбулаторія с. Ілавче Теребовлянського району має 2300 пацієнтів, які мешкають у довколишніх селах. Лікар, який оформить ФОП, згідно з нормативами повинен узяти на роботу 3 медичні сестри, санітарку на 0,5 ставки і двірника на 0,25 ставки. Одна медична сестра на 2500 пацієнтів, як пропонує МОЗ, - це не лише порушення нормативів, а й велике навантаження і проблеми з наданням медичної допомоги. Адже медичні сестри виконують багато процедур і маніпуляцій не лише в амбулаторії, а й на викликах у селах.
На чому ґрунтуються розрахунки? 2013 року для надання меддопомоги на первинному та вторинному рівнях, а також екстреної допомоги виділяли 650 грн на душу населення. Згідно з нормами законодавства, на первинку спрямовується 30%, тобто 195 грн на одного жителя міста чи села. Сума не надто відрізняється від 210 грн, які пропонують нам нині. Відмінності в іншому - рівень цін і тарифів був значно нижчий, а курс долара був 8 грн.
На медичне обслуговування цієї дільниці держава мала виділити 448 500 грн на рік. На яку заробітну плату могли розраховувати медики? Лікар - 10 тис. грн, медична сестра - 2,5 тис., санітарка - 639. Решта коштів піде на обов'язкові платежі й видатки. Це - нарахування на заробітну плату, податки, комунальні витрати (газ, електрика, телефон, Інтернет), витрати на автомобіль і пальне. На медикаменти й витратні матеріали - 2 тис. грн на місяць. Скромно, але можна вкластися. Тим паче коли оренда обходиться в 1 гривню.
Різниця між таблицею університету (2013) і МОЗ (2017) не така вже й разюча. Хоча тоді за 10 тис. грн (1250 дол.) лікареві значно легше було забезпечити свою сім'ю, ніж за ті гроші, що їх нині обіцяє МОЗ. І річ не тільки в різниці валютного курсу, а й у тому, що від доходу 35 тис. грн на "медичну практику", ще потрібно відрахувати чимало обов'язкових платежів, про які чомусь не згадали.
Коли в МОЗ тільки починали говорити про реформу первинки і про 210 грн, обіцяли, що зарплата лікаря становитиме від 19 до 50 тис. грн. Згодом суму зменшили. Однак і 35 тис. не викликають довіри. Звідки вони візьмуться, коли подушне планування за чотири роки зросло всього на 15 грн?
Тернопільський медуніверситет постійно займається проблемами сімейної медицини, бо це напряму пов'язано із працевлаштуванням його випускників. Для того щоб вони залишилися працювати в амбулаторіях і центрах ПМСД, потрібно змінювати систему - як у селах, так і в містах. До слова, столична медицина теж відчуває гострий брак кадрів - випускники Національного медуніверситету ім. Богомольця, які отримують направлення в центри ПМСД, знають, як можна звільнитися від цієї повинності. Кажуть, на первинній ланці залишається менше ніж 10% молодих спеціалістів. Хто рухатиме медичну реформу, яку схвалив уряд? Під час зустрічі з в.о. міністра охорони здоров'я Уляною Супрун, я поцікавилася статистикою - скільки сімейних лікарів у нас є і скільки ще потрібно підготувати?
"У наявності є 25 тис. сімейних лікарів, - запевнила Уляна Супрун. - Медуніверситети щороку випускають 5 тис.
- У селах лікарів не вистачає, там здебільшого працюють ФАПи, яких налічується близько 15 тис. Як реформа вплине на роботу фельдшерів і медичних сестер, які не зможуть оформити ФОП і отримувати більший прибуток?
- Вони вписуються у реформу. До того ж і медична сестра, і фельдшер не працюють окремо - вони прикріплені до лікаря.
- На що витрачатимуться
210 грн, які ходитимуть за пацієнтом? Як їх ділити, коли і лікарі, і пацієнти вважать ці гроші "своїми"?
- 210 грн було передбачено ще в 2016 році, коли формувався бюджет-2017. За основу брали бюджет на первинку - 20% від загального . Зараз є більш правдиві розрахунки, це вже не 210 грн, а більше. Якщо лікар працюватиме як ФОП, ці кошти приходитимуть на його рахунок. А якщо залишиться при центрі ПМСД - гроші отримуватиме центр. А лікареві виділятимуть кошти за кожного пацієнта, з яким він підписав договір. Але в будь-якому разі зарплата буде майже в 6 разів більшою, ніж отримують зараз".
Якщо ФОП із медичним дипломом підпише договори з 2 тис. пацієнтів, на його рахунок перекажуть 420 тис. грн. На рік. Чиновники підкреслюють, що це досить значна сума. Експерти не заперечують, просто пропонують порівняти, скажімо, із заробітною платою судді Конституційного суду. За словами народного депутата В.Пинзеника, у законопроекті про КС закладено норму, згідно з якою суддя отримуватиме понад 400 тис. грн - сюди входять надбавка за стаж, за науковий ступінь, відпускні, оздоровчі тощо. Плюс до того компенсація за оренду житла і транспортні видатки. Важлива деталь - держава зобов'язується виділяти такі кошти щомісяця. Звісно, якщо законопроект стане законом. І судова, і всі інші реформи, які проводяться в країні, вимагають додаткових коштів. А медична, як і раніше, повинна знайти спосіб як самовдосконалитися й осучаснитися в межах 3% ВВП.
За словами в.о. міністра У.Супрун, "під час візитів в області ми відчуваємо велику зацікавленість. Уже не питають - що за реформи, як це буде? Цікавляться, коли то буде. Люди шукають своє місце у цих реформах".
І знаходять. Але, на жаль, не в наших лікувальних закладах, а за кордоном. Виїзд медиків збільшується в геометричній прогресії. В експертних колах говорять про наростання дефіциту кадрів, особливо на первинному рівні.
"Раніше для сімейних лікарів планували по 1200-1500 пацієнтів, - пояснює науковий консультант Інституту суспільно-економічних досліджень кандидат економічних наук Ігор Яковенко. - Чому зараз пропонують збільшити дільниці до 2000-2500 осіб? Кадрові проблеми змушують. Якщо населення України, яке, за даними Держкомстату, становить 42 млн 603 тис. громадян, поділити на цей норматив, то потреба становитиме майже 18 тис. сімейних лікарів. А за даними за 2011 рік у нас їх було 8140. За час, що минув, навряд чи істотно збільшилась ця цифра, скоріше навпаки, адже лікарі є однією з провідних груп трудової імміграції. Очевидно, значна частина населення України так і не зможе знайти собі сімейного лікаря".
Тривогу експертів поділяють і в пацієнтських організаціях, і в медичних колах. Приміром, у Києві вакантними залишаються сотні лікарських посад у центрах ПМСД та амбулаторіях. Так, дільничних терапевтів не вистачає 138 осіб, педіатрів - 158, сімейних лікарів - 291. Серед тих, хто працює, є люди дуже поважного віку, які переступили 75- і навіть 80-літній рубіж. Усього ж на первинці майже 25% лікарів пенсійного та передпенсійного віку.
Оскільки діалог із міністерством не вдається, Київська міська профспілка працівників охорони здоров'я змушена апелювати до профільного комітету парламенту та інших інституцій. "Пропоноване МОЗ так зване страхування в сумі 210 грн на рік на фізичну особу не підпадає під дію правового регулювання закону України "Про страхування" та Основ законодавства України про обов'язкове державне соціальне страхування. Залишається незрозумілим, хто і на підставі чого розрахував суму в 210 грн на рік, коли в державі не існує визначення "медична послуга", немає єдиної затвердженої методики обрахунку послуг в охороні здоров'я", - наголошує юридична служба профспілки медиків.
Щоб реформи стартували, потрібно багато чого - від реєстрів лікарів і пацієнтів до затверджених тарифів на медичні послуги та протоколів лікування. Як стверджують у МОЗ, адаптувати міжнародні протоколи - справа довготривала, тому вирішили обмежитися просто перекладом. Є ідея давати навіть не самі протоколи, а посилання на джерело, де лікарі їх можуть знайти і прочитати, звісно, якщо вільно володіють англійською мовою. МОЗ наголошує на тому, що нинішня реформа започаткує зміни в системі на наступні 50-70 років. Завдання архіскладне, зважаючи на те, що фундамент планують збудувати за 210 грн.






















 Увійти за допомогою Google
Увійти за допомогою Google