Прийняття парламентом нового закону про трансплантацію викликало бурхливе обговорення в соцмережах та деяких ЗМІ.
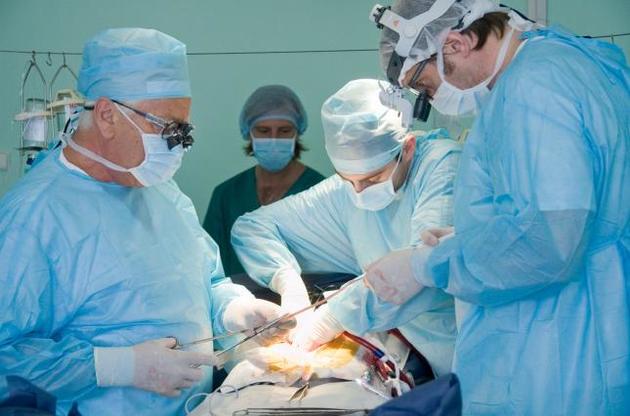
Ми ж вирішили приміряти закон до наших реалій і подивитися на нього в практичному аспекті: що зміниться у вітчизняній трансплантології після набрання ним чинності, як він працюватиме, які гарантії на життєрятівну операцію з'являться у зневірених на "списку очікування". З цими запитаннями ми звернулися до відомого хірурга-трансплантолога, академіка НАМН України Олександра Никоненка.
- Олександре Семеновичу, які шанси на порятунок з прийняттям нового закону про трансплантацію з'явилися в тих, хто потребує пересадки органа?
-Після набрання чинності новим законом, безперечно, з'явиться більше можливостей для порятунку життя. Закон передбачає, зокрема, створення реєстрів донорів і реципієнтів, яких у нас досі не було.
- У законі закріплено "презумпцію незгоди". На вашу думку, стане вона запобіжником від зловживань, як багато хто вважає, чи гальмом для розвитку трансплантації?
-Закон про трансплантацію в Україні, який було прийнято ще 1999 року, передбачав "презумпцію незгоди". Після його ухвалення буквально наступного року різко скоротилися так звані трупні трансплантації. Якщо раніше в нас виконувалося 300-350 трансплантацій нирки на рік (переважно пересаджували трупні органи), то після ухвалення закону їх кількість зменшилася на порядок, а то й більше. Надалі виконували родинні трансплантації, коли донором був хтось із родичів хворого (у межах 120 трансплантацій на рік). У нашому Запорізькому центрі трансплантації виконувалися поодинокі пересадки органів (серця, печінки), а потім поступово і в нас заглухла трупна трансплантація. На сьогодні в Україні переважно виконується трансплантація родинна.
Закон від 1999 року справді загальмував розвиток трансплантації в Україні. Хоча трупне донорство не заборонялося, але через нечітко прописану процедуру на практиці виникало багато важко-, а то й взагалі нерозв'язних питань.
Новий закон також містить "презумпцію незгоди". І, можливо, в наших умовах це правильно. "Презумпція незгоди" передбачає добровільне донорство, яке залежить від самосвідомості громадян. Для підвищення громадянської свідомості потрібна ефективна інформаційна політика, а в цій справі, слід визнати, в нас був повний провал.
- Які новації прийнятого закону можуть сприяти розвиткові трансплантації в Україні?
-У законі передбачено створення Агентства з трансплантації. На сьогодні є Координаційний центр трансплантації, створений ще в 1990-х роках. Він готував дуже багато нормативних документів, які забезпечують трансплантацію, але не мав жодних повноважень і структур, навіть інформаційного центру.
В Агентстві з трансплантації буде створено Єдину державну інформаційну систему, що міститиме всю інформацію про трансплантацію, укладено список очікування тих, хто потребує трансплантації на території України. І найголовніше - там буде реєстр донорів, які дадуть добровільну згоду на можливий забір органів у разі їхньої смерті.
Закон передбачає стовідсоткове фінансування трансплантації. На сьогодні фінансуються тільки імуносупресивні препарати, а сама операція не фінансується. І пацієнт вимушений збирати гроші на пересадку органа.
Ще один дуже важливий момент, який дасть змогу найближчим часом - не скажу, що це станеться за рік-два, але це буде крок уперед, - створити в країні систему трансплант-координації. Мінздоров'я торік видало наказ про впровадження у великих реанімаційних відділеннях посади трансплант-координатора, але домогтися, щоб ця посада якось додатково оплачувалася, не вийшло, - заблокувало Міністерство фінансів. Ця дуже відповідальна посада залишається додатковим навантаженням. Хоча для того, аби трансплант-координація в Україні почала створюватися, всі регламентні документи підготовлено.
- Трансплант-координатор матиме "прописку" в реанімації великих клінік?
- Трансплант-координатор працює безпосередньо у відділенні реанімації бази забору органів. У нього широкий спектр обов'язків. Коли, наприклад, у клініку надходить пацієнт із травмою або захворюванням головного мозку, що не піддається жодному лікуванню, і діагностується смерть мозку, то з цього моменту підключається трансплант-координатор. Він виконує функції координації між реанімаційним відділенням та центром трансплантації. До його завдань входить також організація проведення багатьох додаткових обстежень потенційного донора, щоб уникнути передачі інфекції під час трансплантації. І все це потрібно зробити у стислий період.
І ще дуже важлива функція трансплант-координатора - розмова з родичами щодо можливості забору органа. Оскільки законом передбачено: якщо в реєстрі немає повідомлення про те, що покійний за життя був згоден на трупне донорство, то цю згоду ми мусимо отримати в родичів. І трансплант-координатор має провести з ними розмову, аби схилити їх погодитися на забір органа. Це дуже складне питання, з психологічного погляду. Поки що такі розмови проводять реаніматологи або трансплантологи. Це не підготовлені до таких розмов люди. Припустімо, тому ж анестезіологові, який лікував покійного пацієнта, дуже складно психологічно говорити з його родичами. Тому цю функцію мають виконувати фахівці зі спеціальною підготовкою.
- А зараз як ви шукаєте донорів?
-Щодня обдзвонюємо реанімаційні відділення з надією на інформацію про потенційного донора.
Нинішнього року в нашому центрі трансплантації було виконано чотири пересадки нирки від трупних донорів. Розмова з родичами дала позитивний результат, і ми отримали від них згоду на забір органів. Таким чином, пощастило врятувати чотири життя.
- А скільки могли б урятувати?
- У 1990-х - на початку
2000-х рр. ми пересаджували близько 40-50 нирок на рік. Усього за час існування центру трансплантації в Запоріжжі виконано 620 пересадок нирки, 14 - печінки та три - серця. Потенційні можливості центру набагато більші, і ми могли б робити набагато більше трансплантацій.
- Скільки проведено трасплантацій в Україні торік?
-Десь 120 пересадок нирки та 10 - печінки, переважно родинних. У нашому центрі було зроблено 8 трансплантацій трупних органів. В інших центрах трупних трансплантацій взагалі не було.
- А скільки людей в Україні сьогодні потребують пересадки органів?
-На сьогодні офіційної інформації про кількість таких людей немає. Хтось може собі дозволити пересадку органів за кордоном, - а це дуже дорога операція, когось Мінздоров'я посилає за бюджетні гроші на трансплантацію в Білорусь та Індію. Ми сьогодні, фактично, інвестуємо в чужу медицину, а у своїй країні не даємо можливості розвиватися цьому напряму.
- Скільки зараз пацієнтів живуть на гемодіалізі?
-Усього по Україні - близько 6000 людей. І ще на перитонеальному діалізі десь близько 2000. Хоча потреби в діалізі набагато більші, але не дозволяють наші можливості. Скрізь за кордоном вважається, що розвиток трансплантації економічно вигідний. Якщо виконана пересадка нирки, то звільняється апарат "штучна нирка" для порятунку життя іншого пацієнта, який перебуває у критичному стані. На жаль, багато хворих у нас просто не доходять до цих апаратів і гинуть.
- Питання донорства органів дуже хвилююче для нашого суспільства. На ваш погляд, як його вирішувати?
-Відповідно до закону
(ст. 16), кожен повнолітній громадянин має право надати свою письмову згоду на вилучення органів (анатомічних матеріалів) для трансплантації у випадку його смерті. Дані про людину, котра дала згоду, буде внесено до Єдиної державної інформаційної системи трансплантації.
Сьогодні отримати трупний орган для пересадки, як я вже казав, у нас дуже складно. Тим часом у світі існує таке поняття як донорський потенціал країни. Багато країн найближчим часом відмовляться приймати пацієнтів для пересадки органів із інших країн. У Білорусі дуже добре налагоджене трупне донорство. Тому вона у повному обсязі забезпечує свої потреби в пересадках органів і має право брати на платну трансплантацію певний відсоток пацієнтів із інших країн.
Що означає "донорський потенціал"? Це кількість людей, які загинули від захворювання головного мозку або травм. За підрахунками, на території нашої країни щорічно може виконуватися до 10 тисяч трансплантацій. Тобто такий у нас донорський потенціал. Але зрушити проблему з трупним донорством найближчим часом буде досить важко. Треба дуже багато працювати в інформаційному просторі, аби переконати людей у тому, що погодитися на посмертний забір своїх органів задля порятунку іншої людини - це гуманно.
Натомість у нас пишуть про різні страшилки та "чорних трансплантологів", яких немає й не може бути на території України.
- У законі сказано, що трансплантація стовідсотково фінансуватиметься за державний кошт (для уникнення зловживань та ризиків, пов'язаних із незаконним донорством). Цікаво, скільки грошей виділено у 2018 році на пілотний проект, ініційований Міністерством охорони здоров'я? Як писали у ЗМІ, на реалізацію цього проекту в держбюджеті закладено 112 мільйонів гривень.
-Закон набере чинності з початку 2019 року, і сподіваємося, що наступного року кошти на трансплантацію буде виділено. Хоча з приводу стовідсоткового фінансування багато запитань.
Що стосується вашого питання про пілотний проект. У його рамках передбачалося проводити пересадки нирок від померлих донорів. Тобто гроші було передбачено тільки на трупну трасплантацію. Оскільки ж закон набирає чинності з 1 січня наступного року, гроші, цілком імовірно, не будуть використані і повернуться у бюджет.
- Ваш центр включено в цей пілотний проект?
-Так. Передбачалося виділити нам кошти на 36 пересадок. Але на сьогодні цей проект не реалізується, і жоден центр не отримав обіцяних грошей.
- Яка вартість трансплантації, наприклад, нирки в Україні?
-Оскільки все пізнається в порівнянні, наведу приклад із нашою сусідкою Білоруссю. Вартість трансплантації нирки в Білорусі - на рівні 70 тисяч доларів. У нас пацієнт платить приблизно 60-70 тисяч гривень. Хоча вартість трансплантації, з урахуванням усіх видаткових матеріалів, заробітної плати лікарів та іншого медперсоналу, - у межах 300 тисяч гривень.
- Ви згодні, що Україна відстала в галузі трансплантології "на цілу епоху"? У чому ми відстаємо і в чому маємо потенціал для розвитку?
-Ми відстаємо багато в чому. Центр трансплантації повинен працювати, а якщо в ньому виконується всього кілька пересадок на рік, то говорити про якісь досягнення не доводиться. Скажу про наш центр. Наші фахівці проходили спеціальну підготовку в усіх провідних світових центрах. І для того, щоб вони могли повноцінно працювати, потрібно, аби вони хоча б через день виконували пересадки. А в нас зараз ці фахівці, щоб не втрачати професійних навичок, вимушені працювати переважно як загальні хірурги, щодня виконуючи всілякі операції. На їх підготовку було витрачено величезні гроші, проте держава повноцінно не використовувала цих фахівців. І так само в інших центрах, де готові виконувати трасплантацію, але обсяг операцій такий малий, що порівнювати наші центри з провідними закордонними просто некоректно.
- Скільки всього центрів трансплантації в Україні?
-Усього шість. У Запоріжжі, Харкові, при Інституті урології. Ми підготували бригаду в Дніпропетровську, і вона повністю готова виконувати трансплантацію нирки. Є центри трансплантації у Львові, Одесі. І найбільший у Києві - в Інституті хірургії та трансплантації ім. Шалімова.
- Законом унормовано процедуру визначення необоротної смерті мозку. Як це буде на практиці - хто констатуватиме смерть мозку, на якій підставі, чи є для цього відповідна апаратура, спеціалісти? Хто нестиме персональну відповідальність за діагноз "смерть мозку"?
-Закон дає шанси, що процедура діагностики смерті мозку стане обов'язковою в усіх відділеннях реанімації. Це потрібно не тільки для трансплантації, ця процедура обов'язкова в усьому світі, в усіх реанімаційних відділеннях. У тому випадку, якщо зафіксовано смерть мозку, припиняються всі реанімаційні заходи і покійник розглядається як потенційний донор. У нас на сьогодні багато реанімаційних відділень не мають обладнання для діагностики смерті мозку, хоча Мінздоров'я торік підготувало накази, регламент роботи анестезіолога, що передбачає діагностику смерті мозку. Для цього треба закупити спеціальне обладнання й підготувати анестезіологів.
- Перебуваючи у стані шоку від смерті близької людини, родичі навряд чи дадуть згоду на вилучення органа для пересадки. Нібито була пропозиція - дві години на прийняття рішення, і якщо відповідь не надійшла, то орган забирають.
-Зрозуміло, що родичам дуже важко прийняти таке рішення. Тому їм дається час на це, і якщо вони протягом двох годин не повідомляють про свою незгоду, отже, фактично, погоджуються. Але такої норми немає в законі. Родич повинен дати згоду або незгоду. Все. Іншого варіанту немає.
Процедура забору органів і весь механізм трансплантації прозорий. У постановці діагнозу "смерть мозку", проведенні аналізів, заборі органів беруть участь 10-15 лікарів. Після цього орган доправляють у центр трансплантації, де також 10-
15 лікарів беруть участь в операції. Після пересадки органа пацієнт відразу потрапляє під нагляд багатьох лікарів. Тому говорити, що органи можна вкрасти, комусь передати, - це просто вимисли й страшилки. Тиражування недостовірної інформації про "чорних трансплантологів" дуже шкодить розвиткові трансплантації в нашій країні. Тоді як для багатьох людей пересадка органа - єдиний шанс на продовження життя.
Хотів би звернути увагу ще на один позитивний аспект нового закону. Раніше інформація про трансплантацію йшла тільки від лікарів. Закон передбачає державну пропаганду донорства. У багатьох країнах є спеціальні інформаційні програми про донорство й трансплантацію, і таким чином у суспільстві формується позитивне сприйняття трансплантації як стандартного методу лікування багатьох хронічних захворювань.
У багатьох країнах політичний діяч, виступаючи перед великою аудиторією, може сказати, що він готовий після смерті пожертвувати свої органи задля порятунку чийогось життя. А в нас після прийняття цього закону багато політиків, навпаки, зневажливо висловлюються про трансплантацію. І в цьому - в загальній культурі та громадянській самосвідомості - ми також відстали.


















 Увійти за допомогою Google
Увійти за допомогою Google