Но если такие слова произносят в кабинете врача - это сигнал тревоги не только для пациента, но и для его семьи. Сложный медицинский термин "гипертрофическая кардиомиопатия" не случайно заменяют словосочетанием "большое сердце". При этой патологии происходит расширение границ сердца, развивается аномальное утолщение сердечной мышцы, что приводит к нарушению кровообращения, ритма сердца, головокружению и т.д. При этом почти 30% пациентов не жалуются на самочувствие - о своей болезни они узнают случайно.
Ученые считают, что гипертрофическая кардиомиопатия особенно опасна для детей, подростков и молодых спортсменов: ведь это одна из главных кардиологических причин внезапной смерти в этом возрасте.
Коварство болезни в том, что "большое сердце" может остановиться в любую секунду на фоне, казалось бы, полного благополучия. Чаще всего это случается при физических нагрузках. К сожалению, ни один учебный год у нас не проходит без трагических сообщений о внезапной смерти учеников на уроках физкультуры - в сентябре такое несчастье случилось с первоклассницей в одной из школ Волынской области.
Если в семье у кого-то из детей диагностировали гипертрофическую кардиомиопатию, врачи рекомендуют пройти обследование всем остальным - и детям, и взрослым. Чтобы избежать трагедий в будущем.
"Эта патология передается по аутосомно-доминантному типу, поэтому вероятность проявления данного заболевания у следующего поколения равна 50%, - объясняет заместитель директора Национального института сердечно-сосудистой хирургии имени Н.Амосова НАМН, доктор медицинских наук Константин Руденко.
- Согласно мировой статистике, в группе риска находятся в основном дети, подростки и молодые спортсмены. В новостях нередко сообщают о ситуациях, когда дети погибают на уроках физкультуры, а спортсмены - на тренировках или соревнованиях. Причиной этого является именно генетически обусловленная патология - гипертрофическая кардиомиопатия (ГКМП). В основе ее развития - мутация генов, которые приводят к аномальному утолщению миокарда. Более того, клетки, из которых состоит миокард, вследствие генетических мутаций теряют свою упорядоченность, что приводит к их хаотическому расположению относительно друг друга и возникновению зон разрастания соединительной ткани, т.н. фиброзированию. Эти зоны фиброза особо опасны, они являются причиной нарушения прохождения электрических импульсов. Проще говоря, у человека появляется нарушение ритма сердца, приводящее к высокому риску развития внезапной смерти.
Опасность заключается в том, что симптомы заболевания весьма неспецифичны - одышка, головокружение, загрудинные боли, общая слабость, сердцебиение, а в 30% случаев единственным симптомом может быть внезапная смерть.
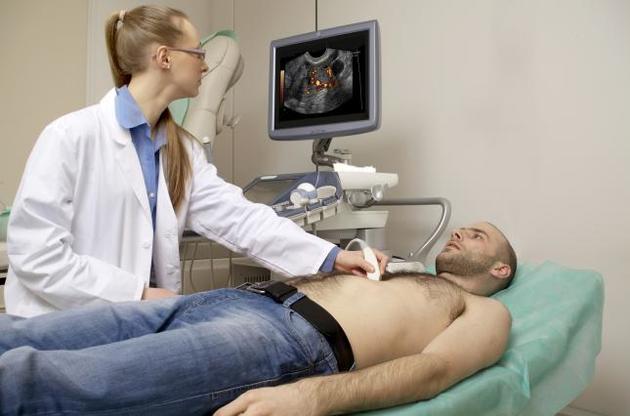
Есть доступный и легкий способ выявить ГКМП - сделать УЗИ сердца (эхокардиографию). Мы не устаем напоминать, что своевременное обследование сердца поможет избежать многих проблем со здоровьем. Всегда рекомендуем беременным женщинам: не пропускайте плановые осмотры и консультации, родители должны минимум раз в году сделать эхокардиографию новорожденным, детям младшего возраста, подросткам, а также спортсменам".
Сердечно-сосудистые заболевания - одна из главных причин высокой смертности в Украине. К сожалению, это касается не только взрослых, но и малышей. По предварительным подсчетам, примерно 70 тысяч детей и взрослых живут с "большим сердцем". Ежегодно жизнь 10% таких больных обрывается внезапно.
Долгое время гипертрофическую кардиомиопатию в Украине, как и в других постсоветских странах, лечили в основном медикаментозными методами, поскольку операции далеко не всегда заканчивались успешно, не давали тех результатов, которых ожидали и кардиохирурги, и пациенты. Безусловно, проблемы т.н. "больших сердец" невозможно решать ни на первичном, ни на вторичном уровне медпомощи. Здесь нужны высококвалифицированные специалисты и клиники, оказывающие высокоспециализированную помощь.
- Во всем мире знают о ГКМП, и последние 50 лет успешно лечат эту патологию хирургическим путем. Но в Украине до недавнего времени причины внезапных смертей оставались загадкой, - рассказывает Констатин Руденко. - Собственно, это и побудило меня заняться проблемой.
Новый метод оперативного вмешательства я изучал в Италии на базе Экспертного центра лечения ГКМП - Policlinico di Monza (Монца, Италия) под руководством основателя метода, профессора Паоло Феррацци. Там я провел более года, что позволило овладеть техникой в полном объеме и привезти ее в Украину. Мы создали Экспертный центр диагностики и лечения гипертрофической кардиомиопатии на базе Национального института сердечно-сосудистой хирургии имени Н.Амосова, где наши пациенты и их ближайшие родственники имеют возможность пройти полный спектр медицинского обследования и лечения, в том числе и оперативного.
На сегодняшний день мы прооперировали более 160 пациентов. Возраст? Разный. Самому младшему пациенту - 8 месяцев, самому старшему - 83 года.
Конечно, детям выполнять операции технически гораздо сложнее, в первую очередь из-за миниатюрных размеров анатомических структур сердца. Но это возможно! На этой неделе была выполнена коррекция самому маленькому нашему пациенту, которому всего лишь 8 месяцев. Сейчас он стабилен, из реанимационного отделения переведен в палату, идет на поправку.
В среднем пребывание в реанимации составляет 1–2 дня, в палате - от 10 до 12 дней. После выписки очень важен эхокардиографический контроль и наблюдение кардиолога. Минимум один раз в полгода наши пациенты делают УЗИ сердца, чтобы убедиться: никаких нарушений в системе сердца и сосудов у них нет. Конечно, мы рекомендуем избегать физических, стрессовых нагрузок, а также строго придерживаться медикаментозной терапии.
- Метод Феррацци - относительно новый, за три года его успели освоить очень немногие клиники. Его считают революционным, весьма эффективным, но очень сложным - операция на открытом сердце длится 6 и более часов. Чтобы добиться хороших результатов, нужна опытная, слаженная команда. И соответствующее оборудование, конечно.
-Пока в Украине эта операция проводится только на базе нашего института. Но это вовсе не означает, что мы не готовы делиться методикой.
Два года назад мы запустили программу по профилактике внезапной смерти в Украине. Вместе с командой хирургов, кардиологов, а также акушеров-гинекологов мы посещаем региональные кардиоцентры, центры первичной медико-профилактической медицинской помощи, клинические больницы, организуем циклы лекций, рассказываем об особенностях этой патологии, объясняем, как вовремя ее распознавать, куда направлять пациентов на обследование. За два года мы посетили 12 центров, в некоторых были по несколько раз.
Мы гордимся тем, что уже начали оперировать и в региональных центрах - в Черкассах, Виннице, Хмельницком. Постепенно обучаем местных кардиохирургов этой методике. Надеемся, что вскоре такая операция станет обыденной и будет доступна в каждом из региональных кардиологических центров.
В середине декабря в нашем Институте пройдет воркшоп совместно с моим учителем и наставником Паоло Феррацци. В рамках этой встречи профессор прочитает лекцию для украинских кардиологов и кардиохирургов об итальянском подходе к лечению ГКМП, будет транслироваться основной этап операции по методике П.Феррацци. Мы пригласили коллег со всей Украины, чтобы у них была возможность получить ответы на интересующие их вопросы непосредственно от автора методики.
- Если пациенту - взрослому или ребенку - ставят диагноз "большое сердце", могут ли они обратиться в Институт Амосова для консультаций и дальнейшего лечения? Что для этого необходимо?
- Безусловно, могут. Как правило, пациенты вначале обращаются к кардиологу. После проведения медицинского обследования, а "золотым стандартом" при ГКМП считается эхокардиография, кардиолог направляет больного к нам в Институт.
Здесь пациенты получают консультацию мультидисциплинарной команды - кардиолога, интервенционного кардиолога, кардиохирурга, электрофизиолога, врачей функциональной диагностики, генетика и др. Именно эта команда решает, какой объем коррекции и хирургического вмешательства требуется больному, даст рекомендации по поводу дальнейшего образа жизни, подскажет, если необходимо обследовать его родных. Но если нет возможности обратиться к кардиологу, пациенты могут приехать к нам напрямую, без направления кардиолога или семейного врача.
- В нынешнем году Институт Амосова работает в условиях "пилота". Когда привозят ребенка, нуждающегося в операции, имеет ли клиника для этого все необходимое? Или по-прежнему все начинается с задания родителям - сколько и чего нужно купить, начиная от расходных материалов до лекарств и шприцов?
- Наш Институт полностью обеспечивает расходными материалами детскую группу пациентов. Это касается как диагностики, так и лечебных процедур.


















 Войти с помощью Google
Войти с помощью Google