«Цій владі треба зв’язати руки рукавами гамівної сорочки і не дозволяти ні до чого торкатися. Сьогодні вони заборонили продаж антибіотиків без рецепта», — такий крик відчаю я побачила наприкінці 2020 року у Фейсбуці після заяви міністра охорони здоров’я Максима Степанова про те, що з 1 квітня 2021 року продаж антибіотиків в Україні почнуть поступово переводити на електронну рецептуру. А 2023-го планують зробити це з усіма рецептурними ліками.
«Медична система — десь дуже глибоко, лікарі з цілої купи причин не можуть лікувати людей… а цих поганців турбує, що ми «самолікуванням займаємось», — вела далі авторка посту в соціальній мережі. — …Я лікуюся антибіотиками, скільки себе пам’ятаю. Сама. Бо чудово знаю, коли і які вони мені потрібні, а коли ні. І призначаю їх собі значно рідше, ніж це роблять мені лікарі. А звернутися до лікаря, тим більше хорошого, дуже часто немає можливості. При цьому я ж бачу і відчуваю свої симптоми, а як їх може побачити чи відчути дистанційно лікар, до якого зараз не має змоги звернутися, незалежно від того, ковід у тебе чи не ковід?».
Автора посту не вказую, бо особисто знаю мінімум десять людей, які могли б написати приблизно те саме. Якщо висока температура тримається більш як три дні, треба бігти в аптеку за антибіотиком, — так чимало українців думали і до пандемії. Зараз же в цьому упевнений чи не кожен другий, наляканий як можливими ускладненнями від ковіду, так і тим, що може не достукатися вчасно до сімейного лікаря. Утім, сімейні лікарі й самі нерідко призначають антибіотики без потреби.
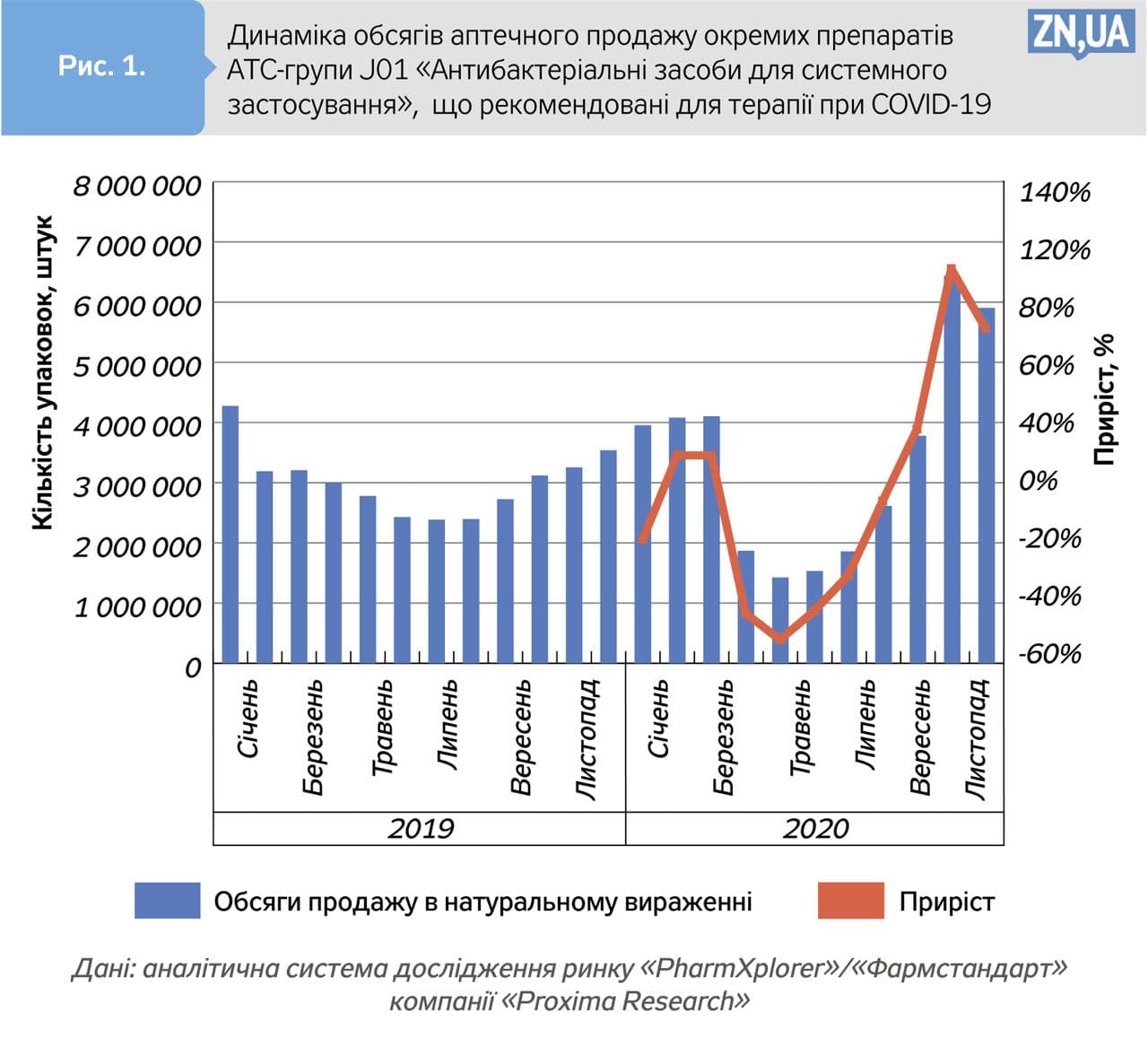
Споживання антибіотиків, які застосовують при COVID-19, збільшилося у два рази. Про це свідчать дані аналітичної системи дослідження ринку PharmXplorer/«Фармстандарт» компанії Proxima Research. Так, антибактеріальні засоби, рекомендовані згідно з протоколом «Надання медичної допомоги для лікування коронавірусної хвороби (COVID-19)» (наказ МОЗ від 11.11.2020 р. №2583), у жовтні-листопаді 2020-го відпустили з аптек у кількості, що на 106 і 81% відповідно перевищувала обсяг продажу в натуральному вираженні в аналогічні періоди минулого року. Сумарні обсяги продажу цих препаратів стрімко зростали протягом літа-осені 2020 року, і тільки в листопаді намітилося зниження (див. рис. 1).
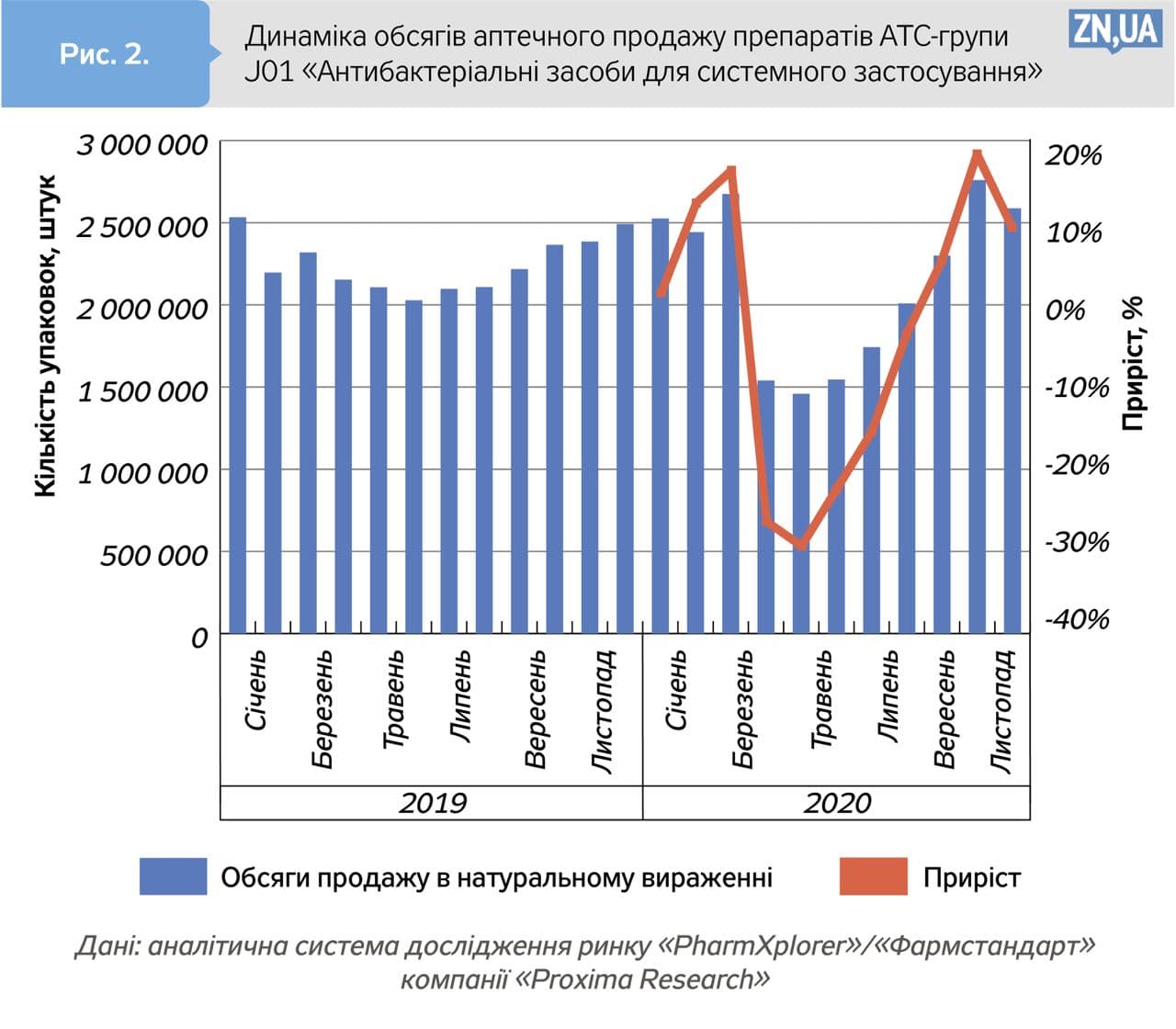
Інші препарати групи J01 «Антибактеріальні засоби для системного застосування» демонструють звичайну динаміку. Обсяги їх продажу збільшувалися, але досить помірно, майже в межах сезонних коливань попиту (див. рис. 2).
Значне зростання споживання українцями антибіотиків викликає занепокоєння професійної спільноти. Про наслідки неконтрольованого вживання антибіотиків та що і як із цим потрібно робити, ZN.UA розмовляло з експертами.
Побічні реакції та антибіотикорезистентність
«Зрозуміло, що найголовніша проблема при неконтрольованому вживанні антибіотиків — це розвиток антибіотикорезистентності, — відзначає лікарка-інфекціоністка Ольга Голубовська. — За останнє десятиліття ця проблема постала гостріше, ніж раніше. Почали з’являтися штами бактерій, які спочатку були резистентні майже до всіх, а тепер уже й до всіх відомих на сьогодні класів антибактеріальних препаратів.
І от у всьому світі трапилася ця ситуація з коронавірусною інфекцією. Хвороба дуже важка, багато в чому незрозуміла, особливо на початку. Звісно, чисто психологічно антибіотики часто призначають там, де показань для цього немає.
Хочу сказати, що рекомендації застосовувати антибіотики з початку захворювання були в тому числі на міжнародному рівні. Потім від цього відійшли. Але проблема залишається. І не тільки в клініках. Найгостріша проблема в Україні сьогодні — це призначення антибіотиків починаючи з первинного рівня надання медичної допомоги, тобто сімейними лікарями.
Уже всі знають, що захворювання має кілька фаз. Перша — вірусна. На віруси антибіотики не діють. Ми призначаємо противірусні препарати, якщо вони доступні і якщо хворий звертається по медичну допомогу в перші дні хвороби. Так трапляється у 15–20% випадків, коли захворювання одразу починається з високої температури.
Починаючи з кінця першого тижня клінічних симптомів уже розвивається так звана імунопатологічна фаза захворювання. І всі важкі неприємності в легенях пов’язані саме з цією фазою. Тут уже, звичайно, стоїть питання про призначення антибіотиків, але не всім, а певній категорії пацієнтів. У нашому протоколі ми прописали, кому їх можна призначати. Але, повторюю, залишається проблема первинного рівня.
Антибіотики зовсім не впливають на перебіг захворювання, а людина вживає їх із першого дня. Потім, починаючи з другого тижня, вона все-таки входить в імунопатологічну фазу захворювання, яка може тривати кілька місяців. І тоді пацієнт по наростаючій отримує кінські дози лікарських засобів. Інколи я просто дивуюсь: яке здоров’я може таке витримати?!
Зараз увесь світ говорить про те, що після ковіду в нас буде катастрофічна проблема з антибіотикорезистентністю. Тому ще раз закликаю не призначати антибіотиків без показань.
Я не люблю огульного: не призначайте нікому. Взагалі не люблю категоричності в медицині. Її не має бути. Є категорія людей, яким антибіотики з різних причин призначають одразу. Переважно хворим із якоюсь супутньою важкою патологією. Але це, швидше, виняток, а не правило. І зазвичай усе одно не в перші дні хвороби. Ми не призначаємо антибіотиків у тому числі й пацієнтам у віці, якщо в них для цього немає показань».
«Я розвів би ситуацію з антибіотиками і з тим, що люди займаються самолікуванням, — говорить екскерівник Центру громадського здоров’я МОЗ, лікар-інфекціоніст Володимир Курпіта. — Це переплітається, але не є наслідком одне одного. Під час пандемії ковіду ми спостерігаємо, що люди почали вживати більшу кількість антибіотиків в амбулаторних умовах. З одного боку, є певний елемент неконтрольованості. А з іншого — більшість цих антибіотиків рекомендують сімейні лікарі. Це також правда.
Зростання вживання антибіотиків може мати кілька наслідків.
Перш за все індивідуальний, для окремої людини. Дійсно, людина, яка зараз потрапляє в лікарню з ковідом, зазвичай має серйозні ускладнення. Незважаючи на те, що ковід не є бактерійною інфекцією, тяжкість самого захворювання потребує застосування антибіотиків. І тут у лікарів у стаціонарі є складнощі, оскільки зазвичай пацієнти вдома вже приймали антибіотики, які призначають у стаціонарі. Особливістю України є те, що ми вживаємо антибіотики навіть не таблетовані, а в ін’єкціях, іноді внутрішньовенних. І тоді лікарям у стаціонарі потрібно або витратити час на те, щоб визначити мікроорганізм і його чутливість до антибіотиків, або призначати антибіотики четвертого чи п’ятого покоління, які мають досить широкий спектр дії.
З погляду лікарні, це, по-перше, зростання витрат, оскільки антибіотики четвертого-п’ятого поколінь однозначно дорожчі, ніж першого-другого. По-друге, хворі, які надходять із досвідом невдалого застосування антибіотиків, приносять із собою мікрофлору, яка поширюється серед інших пацієнтів, створюючи в лікарні так звані резистентні штами. Це дуже погано, оскільки в цьому разі всі пацієнти, які госпіталізуються навіть не з ковідом, а з будь-яким іншим діагнозом, мають ризик заразитися цією резистентною флорою.
З погляду популяції, проблема в тому, що стійкість до антибіотиків виникає не у людини, а в мікроорганізмах, які цю резистентність передають своїм «нащадкам». Тобто, умовно кажучи, якщо, наприклад, кишкова паличка чи стафілокок стає нечутливим до якогось антибіотика, то і всі наступні покоління цього мікроорганізму теж стають до нього нечутливими. І тоді потрібно використовувати інші. Нечутливість мікроорганізмів до всіх відомих антибіотиків — це найбільша проблема людства в майбутньому.
З погляду даних, є кілька підходів до проблеми резистентності до антибіотиків. Перше, що роблять у багатьох лікарнях індивідуально, — це виявляють чутливість виділеного у пацієнта мікроба до певної кількості антибіотиків. Усі думають, що в цьому основне запитання. Насправді ні. Тому що, знову ж таки, це потрібно робити для кожного окремого пацієнта. Але в нас є мікроорганізми, які найчастіше зустрічаються в лікарнях. Їх п’ять чи шість. Кожна країна запроваджує програму спостереження за цими мікроорганізмами в шести-десяти лікарнях і дивиться, як загалом змінюється цей спектр. Це потрібно для того, щоб можна було говорити: колеги, ми використовуємо надмірну кількість антибіотиків тієї чи іншої групи, і, таким чином, вони не будуть діяти в Україні. Потрібно щось робити, тому що вони застосовуються, наприклад, для лікування туберкульозу. І якщо туберкульоз до них стане нечутливим, то нам буде непереливки.
Отаку програму в ЦГЗ ми планували. Вона була частиною стратегії до застосування антибіотиків і мала запуститися 2020 року. Через те, що стався ковід, самостійно її, напевне, не запустили. Хоча якісь елементи є.
Друга програма стосувалася вивчення інфекцій, які виникають унаслідок надання медичної допомоги. Тобто, умовно кажучи, чи відбувається зараження пацієнтів безпосередньо в лікарнях, оскільки певні мікроби виросли і набрали там якоїсь ваги? Знову ж таки, не знаю, чи було запущено цю програму. Можливо, у зв’язку з ковідом її перенесли на наступний рік».
«Такі програми є, вони працюють, але на рівні окремих закладів. Можливості поєднати їх дані не було, — розповідає завідувач відділу антимікробної резистентності та інфекційного контролю Центру громадського здоров’я Роман Колесник. — На рівні країни через ковід програму відкладено на кінець 2020 року. Тож перші результати ми отримаємо тільки в середині 2021-го. Тоді зможемо більш упевнено сказати, які проблеми в нас є.
На сьогодні, за законодавством, антибіотики в нас мають відпускатися виключно за рецептом. Однак законодавство свідомо порушується на всіх рівнях — людей, закладів охорони здоров’я і аптек. У нас не вироблено культури вживання лікарських засобів взагалі й антибіотиків, зокрема. В цьому — основна проблема. На жаль, призначаючи лікарські засоби, лікарі теж не завжди дотримуються протоколів. Але основною причиною неконтрольованого вживання антибіотиків є те, що люди купують їх самостійно, за рекомендаціями знайомих, сусідів чи родичів, аби пролікувати або чи іншу проблему, для якої антибіотики в принципі непотрібні.
На індивідуальному рівні найбільшою проблемою при цьому є побічні реакції. Адже антибіотики належать до групи доволі токсичних препаратів, якщо вживати їх неправильно. Самостійно ж підібрати дозування вдається не завжди. Не завжди ми знаємо, як на ті чи інші лікарські засоби відреагує наш організм. Дуже часто людина не враховує своїх хронічних патологій або якихось інших ризиків, пов’язаних із захворюванням, яке намагається самостійно вилікувати. Деякі вірусні інфекції в поєднанні з антибіотиком можуть давати доволі токсичні реакції. Крім того, люди не завжди читають інструкції, ігноруючи правила прийому антибіотиків. Вони забувають, що часто антибіотики (насамперед природні, пеніциліни) можуть викликати алергічні реакції, на тлі деяких вірусних інфекцій — досить серйозні.
Неконтрольоване вживання антибіотиків несе в собі й популяційні ризики — від забруднення довкілля (лікарські засоби не повинні перебувати в прямому доступі і мають правильно знешкоджуватися, сьогодні ж люди їх вільно купують, навіть для своїх домашніх тваринок) і до виникненням антибіотикорезистентності. З кожним неправильним прийомом ризик того, що настане час, коли не діятиме жоден антибіотик, підвищується».
Що робити з неконтрольованим призначенням і вживанням антибіотиків?
«Нині — тільки інформувати, навчати, — вважає Ольга Голубовська. — Система державного управління в нас розбалансована на всіх рівнях, в тому числі в МОЗ. Ми робимо все, що можемо. Але люди не довіряють державним інституціям. Тому вони самі намагаються в усьому розібратися. Багато хто вже знає, чим лікуватися, — в інтернеті доступні всі схеми. І люди й лікують одне одного, як можуть.
Але на рівні держави має бути стратегія раціональної антибіотикотерапії. Її необхідно розробити. Антибіотик за рецептом — тільки одна з її складових. Така стратегія є, практично, в усіх цивілізованих країнах. Її лише потрібно адаптувати до наших умов. На жаль, за останні роки на цьому напрямі нічого не зробили. А тепер — ніколи. Це величезна робота, лише 20 відсотків якої — написати документ, а 80 — потім імплементувати його так, щоб це працювало і лікарі це розуміли. Потрібно не просто копіювати те, що є в інших країнах, а й враховувати всі наші нюанси, зокрема менталітет.
Електронний рецепт — ідея добра. Але, боюся, в нашій країні — це зі сфери фантастики. Все залежатиме від того, наскільки буде враховано всі чинники на рівні всієї держави, адже держава — це не лише місто Київ та обласні центри. Чи не обмежить це доступ людей до рецептів, коли вони справді знадобляться? Чесно кажучи, я дуже боюся, чи буде все це враховано на рівні країни».
«Є три ланки, — ділиться своїм баченням Володимир Курпіта. — Перша — це загальне населення. І тут у цивілізованому світі діє правило відпускати антибіотики виключно за рецептом. Самостійно людина придбати їх не може. Це спрацьовує. Хоча, звісно, трапляються й винятки.
Насправді в українському законодавстві така вимога є. І вона відповідає міжнародним стандартам. Але тоді починають діяти дві наступні ланки: аптекарі, які відпускають антибіотики, хоча не мають на це права, і сімейні лікарі. Поведінка аптекарів — це питання посилення контролю, який має здійснювати Держлікслужба. Дотримання законодавства, зокрема й стосовно рецептурного відпуску, — її прямі повноваження.
Щодо сімейних лікарів, то тут — тільки навчання. Це — сила звички. Потрібен час, роз’яснення та навчання. Думаю, кілька гучних кейсів сімейних лікарів і аптекарів мали б істотний розголос. Але поки що такого немає. Принаймні професійна спільнота почала про це говорити. Сподіваюся, згодом розуміння проблеми прийде й до суспільства загалом.
Щодо електронного рецепта на антибіотики — то він може діяти так само, як і для програми «Доступні ліки». Але ж пам’ятаймо, що до цієї програми долучені не всі аптеки. Тому є питання, чи діятиме електронний рецепт загалом. Можливо, впровадження електронного рецепта на антибіотики буде пов’язане із загальною тенденцією реформи фармгалузі».
«Швидше за все, перші пілотні спроби запустити в Україні антибіотик за електронним рецептом будуть у 2021 році, — розповідає Роман Колесник. — Це проговорено урядом, пройшла презентація. Інших варіантів на сьогодні немає. Навіть у країнах, у яких просвітницькі програми (не тільки про антибіотики, а й про гігієну та харчування) впроваджувалися, починаючи з дитсадка, все це не працює, доки немає контролю. Тут же контроль дуже простий — електронний рецепт. Коли на рівні країни можна подивитися, хто, в яких випадках і навіщо призначає антибіотики; де це робиться відповідно до протоколу, а де — відповідно до якогось іншого бачення лікарів; чи правильно антибіотики відпускаються в аптеках і яка їх кількість.
Знову ж таки, це не тільки українська проблема. Навіть країни, в яких уже давно існують електронні рецепти, досі зіштовхуються з проблемою нераціонального використання антибіотиків. Зараз вони кажуть, що після багатолітньої боротьби з цією проблемою через пандемію ковіду, фактично, повернулися на нульову точку, бо лікарі знову перестали дотримуватися протоколів, а пацієнти знаходять можливості купувати антибіотики в аптечних пунктах або дістають їх якимись іншими шляхами. Страх диктує людям «необхідність» вжити бодай щось, що допоможе вилікуватися. І від того ніхто не застрахований. Люди готові дотримуватися правил, поки це не торкнеться їх або їхніх близьких і поки вони не перелякаються.
Поставити контролера в кожну аптеку — неможливо. Проте без якогось раціонального контролю не обійтися. Крім того, потрібно дотримуватися впровадженої в більшості країн світу стратегії, яка потихеньку починає працювати і в нас: навчання школярів. Потрібно проводити роз’яснювальну роботу серед населення. Але переконати людей, в яких уже сформувалася певна думка, дуже важко. Тож треба починати навчати дітей — чому це важливо, як працює, яких правил слід дотримуватися. В нових підручниках уже є розділ, у тому числі щодо мікробної резистентності, до роботи над яким ми теж були залучені. Думаю, поступово це почне працювати.
Щодо невиправданого призначення антибіотиків лікарями первинної ланки, то тут питання до амбулаторно-поліклінічних закладів. Вони мають дотримуватися протоколів.
У 2021 році планувався перехід на обов’язкове протокольне лікування. Оцінка якості медичної допомоги — важливий етап впровадження медичної реформи. Це стосується не тільки антибіотиків. Якщо лікар призначає щось поза протоколом, то він має це пояснити. Якщо не може, то отримує за це певні санкції.
Однак я б хотів пояснити, що для непоширення антибіотикорезистентності важливе не тільки правильне використання антибіотиків. Основними заходами є прості речі, яких може дотримуватися кожен. Це — гігієна рук (щоб мікроби не зберігалися і люди не переносили їх одне одному); правильне приготування їжі; правильний догляд за домашніми тваринами та миття рук після контакту з ними (домашні улюбленці часто є перенощиками мікроорганізмів, на які самі не хворіють); дотримання правил безпечного сексу (мікроорганізми з резистентністю доволі часто передаються статевим шляхом). І, звісно, вакцинація, бо мікроорганізми, які потребують антибіотикотерапії, — це переважно інфекції, що ускладнюють вірусні інфекції. І тут усе працює так — якщо ви не захворіли на вірусну інфекцію, наприклад вакцинувалися від грипу чи кору, то у вас не виникне й необхідність приймати антибіотики, оскільки бактеріальні ускладнення вам не загрожують».
Більше статей Алли Котляр читайте за посиланням.






















 Увійти за допомогою Google
Увійти за допомогою Google